ديابت چیست؟
خب از زماني که بشر بوده احتمالا ديابت هم وجود داشته است. مثلا در 0011 سال قبل از ميلاد فردي به نام Ebers papyrus يک بيماري را شرح داده که علائم اين بيماري شامل افزايش ادرار و کاهش وزن بوده است. پس يعني از همان قديم اين يبماري وجود داشته است. Diabetes از يک کلمهي يوناني به نام siphon به معناي جريان آب گرفته شده است و Mellitus نيز يک کلمهي لاتين به معناي شيرين است که در کل Diabetes Mellitus به معناي يک جرياني )ادرار( از آب شيرين مي باشد. همونطور که ميدونيد علاوه بر ديابت شيرين ما ديابت بي مزه هم داريم که مشکل در ترشح يا مقاومت نسبت به هورمون ADH مي باشد.
اگر به متون قديمي دانشمندان ايراني نيز مراجعه کنيم نوشته هايي دربارهي ديابت وجود دارد که بهترين توصيف را ابوعلي سينا داشته است. در واقع بيماراني را توصيف کرده که اختلال اشتها ، مشکلات جنسي ، ادرار شيرين و گانگرن اندام داشته اند. پس با اين اوصاف نتيجه مي گيريم که ديابت يک بيماري قديمي است و از گذشته وجود داشته است.
اما تعريف ديابت
ديابت گروهي از اختلالات متابوليک است که فنوتيپ مشترک همه ي آنها هيپرگلايسمي مي باشد. پس ديابت يک بيماري نيست بلکه يک سندروم است. علت اين بيماري مي تواند ژنتيک ، محيط و يا نحوهي زندگي فرد باشد. هر اختلال متابوليک که باعث هيپرگلايسمي شود اين افزايش قند نقش توکسيک در بدن دارد و عوارضي به دنبال دارد که مي تواند شبيه بيماري ديابت باشد.
دليل اهميت ديابت
شيوع اين بيماري در حال افزايش است ، هفتمين عامل مرگ در دنيا مي باشد ، شيوع بيماري هاي قلبي در بيماران ديابتي 2تا4 برابر افزايش مي يابد ، شايعترين عامل قطع عضو بعد از تصادفات مي باشد ، شايعترين عامل کوري ، و بعد از HTN شايع ترين عامل نارسايي کليه مي باشد. پس در مجموع ديابت بر روي همه ي ارگان ها تاثير ميگذارد و اين چنين نيست که عوارض اين بيماري چند سال پس از وقوع ظاهر شوند. مثلا در يک فردي که مبتلا به ديابت تيپ2 مي باشد وقتي به پزشک مراجعه ميکند
و بيماري او تشخيص داده ميشود ممکن است عوارض بيماري خود را نشان داده باشند. مثلا در زمان تشخيص %20 رتينوپاتي ، %01 نفروپاتي ، %21 مشکلات جنسي و %01 در اندام تحتاني خود نبض ندارند.
ديابت مثل يک کوه يخ مي باشد يعني اکثر افراد بيماري آنها تشخيص داده نشده يا در معرض بيماري هستند
و در مرحلهي پيش ديابت قرار دارند و يا شانس ابتلا به بيماري در اين افراد بيشتر است و زمينهي ابتلا در آنها وجود دارد ، بنابراين تعداد کمي از افراد بيماري در انها تشخيص داده شده است.
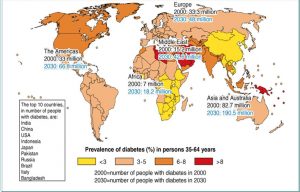
از ديگر علل اهميت اين بيماري مي توان به بار مالي سنگين آن اشاره کرد که مثلا در آمريکا سالانه حدود 211ميليارد دلار و در ايران حدود 0ميليارد دلار! هزينه اين بيماري است که دولت پرداخت مي کند که اين نشان مي دهد بيشتر هزينه ي بيماري در ايران توسط خود بيمار پرداخت مي شود!! )در واقع از 01ميليارد هزينهي اين بيماري در کشور 45ميليارد توسط بيمارن!! و 0ميليارد توسط دولت پرداخت مي شود!!(. مطالعاتي که در کشور ما انجام شده نشان مي دهد که حدود %1.4 يعني چيزي حدود 0ميليون نفر مبتلا به بيماري ديابت مي باشند. شايد يکي از دلايل افزايش شيوع بيماري کم تحرکي ، زندگي شهري و رژيم غذايي نامناسب باشد. از ديگر نتايج اين تحقيقات مي توان به شيوع HTN%22 ، %21چاقي و %01چاقي دور شکم اشاره کرد که خود چاقي شکم يکي از ريسک فاکتورهاي مهم در ديابت تيپ2 مي باشد.
و اما از نظر اپيدميولوژي شيوع ديابت در سال 2111 در آمريکا چيزي حدود 11ميليون نفر بوده است که تخمين زده مي شود اين جمعيت تا سال 2111 به 22ميليون افزايش يابد يا مثلا در خاورميانه اين عدد 00ميليون بوده است که تخمين زده مي شود تا سال 2111 تعداد افراد ديابتي به 42 ميليون برسد. البته اين گمانه زني ها خيلي هم دقيق نبود و به علت رشد سريع اين بيماري اکنون چيزي حدود 421 ميليون نفر در دنيا مبتلا به ديابت مي باشند که به نظر ميرسد تا سال 2111 اين عدد به بالاي 011ميليون نفر افزايش يابد. شيوع ديابت امروزه در کشورهاي در حال توسعه بيشتر است. يکي از شايع ترين مناطق ايران در بيماري ديابت يزد مي باشد.
خب تمام اين صحبت ها گفته شد تا به اهميت اين بيماري پي ببريم و با جديت بيشتري اين بيماري را مطالعه کنيم. شايد يکم خسته کننده بود ولي به يک بار خوندنش ميرزيد!….
بريم سراغ طبقه بندي ديابت: ديابت به چهار دسته ي تيپ1 ، تيپ2 ، ديابت حاملگي و انواع ديگر ديابت تقسيم مي شود.
نکته: در همه ي انواع ديابت قند خون به مرور بالا ميرود و وقتي به حدود 011 تا 211 ميرسد فرد علامت دار مي شود که شامل پرنوشي و پر ادراري و… مي باشد.
از نظر شيوع %11-5 ديابت تيپ1 و %05-01 تيپ2 مي باشد.
قبل از اينکه به ديابت تيپ0 و 2 بپردازيم مختصري درباره ي ديابت حاملگي با هم صحبت مي کنيم و بعد ميريم سر اصل مطلب….
ديابت بارداري يعني ديابتي که براي اولين بار در دوران بارداري ايجاد يا تشخيص داده شده باشد.
تمام خانم هاي باردار در هفته هاي 21-24 حاملگي از نظر ديابت غربالگري مي شوند. دو روش غربالگري وجود دارد يکي اينکه همهي خانم هاي باردار از نظر ديابت بررسي شوند يکي اينکه فقط افرادي که High risk هستند تحت غربالگري قرار بگيرند. البته افرادي که Low risk باشند در اين بازهي زماني))21-24 غربالگري مي شوند اما افراد High risk زودتر از نظر ديابت غربالگري مي شوند.
اما افراد Low risk شامل چه افرادي هستند: -0سن زير 20سال -2افرادي که قبل از حاملگي وزن نرمال داشته اند -1افرادي که از نژادهايي هستند که شيوع ديابت در آنها کم است -4سابقه ي ديابت فاميلي ندارند -0از نظر تست تحمل گلوکز منفي بوده اند -2سابقه ي زايمان سنگين ، ماکروزومي و…. نداشته اند. )اين افراد در هفته هاي 21-24 حاملگي از نظر ديابت بارداري غربالگري مي شوند.(
افراد -0 :High riskوزن بالا دارند)BMI بالاي -2 )10سابقه ي -1 PCOسابقهي زايمان سنگين ، ماکروزومي و تولد نوزاد با وزن بيشتر از 4کيلو -4 سابقه ي خانوادگي ديابت تيپ…..2 )اين افراد در اولين مراجعه از نظر ديابت بررسي مي شوند.(
اين بررسي شامل (FBSقند خون ناشتا( و OGTT مي باشد. يک آزمايش قند خون ناشتا از فرد ميگيريم سپس 70گرم گلوکز به فرد ميدهيم و دوباره قند خون فرد را آزمايش مي کنيم. اگر FBS کمتر از 02 و قند خون يک ساعت بعد کمتر از 181 و دو ساعت بعد کمتر از 153 باشد فرد سالم است اما اگر يکي از اين ها بالا باشد فرد مبتلا به ديابت بارداري است.
حالا تشخيص ديابت تيپ 1 و 2
براي تشخيص 4 روش وجود دارد که شامل: -0 اندازه گيري هموگلوبين A1C که اگر بيشتر و مساوي %2.0 باشد فرد مبتلا به ديابت است -2 قند خون ناشتا بالاتر و مساوي 022 -1 قند دو ساعت بعد از مصرف 70گرم گلوکز بالاي -4 211 قند رندوم بالاي 211 همراه با علائمي مثل پرنوشي و پر ادراري و…. هرکدام از اين موارد مثبت باشد فرد مبتلا به ديابت است اما بهترين روش FBS مي باشد.
قند طبيعي ناشتا زير 011 است اگر بين 022-011 باشد فرد در مرحلهي پيش ديابت مي باشد))IFG OGTT طبيعي زير 041 است اگر بين 055-041 باشد فرد در مرحلهي پيش ديابت مي باشد))IGT A1C طبيعي زير 0.7 است اگر بين 0.7 تا 2.4 باشد فرد در مرحلهي پيش ديابت مي باشد
:FBS سالم?121-111?ديابت :OGTT سالم?011-041?ديابت :A1C سالم?4.4-7.5?ديابت
نکته: گاهي ممکن است قند خون ناشتا فرد نرمال باشد اما OGTT فرد بالا باشد که علت آن کمبود ذخيرهي انسولين در پانکراس فرد مي باشد.
علائم ديابت
:polyuria-1 به دليل دفع گلوکز يک ديورز اسموتيک بوجود مي آيد که بدنبال گلوکز آب نيز دفع مي شود :polydipsia-2 وقتي فرد آب زيادي از دست مي دهد حساس تشنگي شديد ميکند -3 به دنبال دفع زياد گلوکز بدن منبع انرژي خود را از دست مي دهد و از پروتئين و چربي براي تامين انرژي استفاده مي کند و فرد دچار کاهش وزن ميشود -4 اختلال سيستم ايمني و استعداد ابتلا به عفونت ها خصوصا عفونت هاي قارچي -5 گزگز کردن انگشتان دست و پا که البته در شب بيشتر مي شود -6 اختلال بينايي -7 مشکلات کليوي و…..
سه مورد اول از عوارض حاد و بقيه از عوارض مزمن مي باشند.
خب حالا چه کساني در معرض خطر بيماري ديابت هستند و بايد از نظر اين بيماري بررسي شوند: -1سابقهي خانوادگي ديابت تيپ-2 2 افرادي که اضافه وزن دارند)BMI بالاي -3 ) 25 عدم تحرک -4 نژاد خاص مثل آفريقايي آمريکايي تبار و آسيايي ها -5 کسي که قبلا IFG و IGT داشته است -6 مادري که سابقهي ديابت بارداري داشته است که البته بعد از بارداري بيماري خوب مي شود اما همواره در معرض خطر بيماري مي باشد -7 فشار خون بالاي HDL-8 149/09 کمتر از 35 و TG بيشتر از PCO -0 259 يا acanthosis (nigricansافراد چاق در مناطق چين دار مثل گردن لکه هاي سياهي ديده مي شود که نشان دهندهي مقاومت به انسولين مي باشد( -19 مشکلات قلبي و عروقي
قبل از اينکه درباره ي پاتوژنز ديابت با هم صحبت کنيم بهتره نحوه ي ترشح انسولين رو مرور کنيم چون دليل اصلي ديابت ، کمبود يا مقاوت به انسولين است…
همونطور که ميدونيد انسولين از سلول هاي ? پانکراس ترشح مي شود. ابتدا به شکل preproinsulin است که بعد به proinsulin تبديل مي شود و در نهايت انسولين توليد مي شود. انسولين دو زنجيرهي ? و ? دارد که توسط پيوندهاي دي سولفيدي بهم متصل شده اند. زنجيره ي 21 ? اسيدآمينه و زنجيره ي39 ? اسيدآمينه دارد که در مجموع انسولين شامل 51 اسيدآمينه مي باشد.
عواملي که باعث ترشح انسولين مي شوند: -1 قند خون بالاي 79 که مهمترين عامل مي باشد -2 آمينواسيد -3 کتون -4 مواد غذايي -5 پپتيدهاي گوارشي -5 نوروترانسميتر
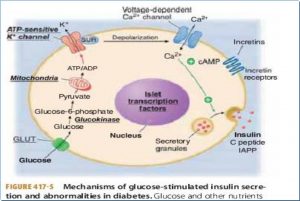
مکانيسم ترشح انسولين: وقتي قند خون بالا مي رود گلوکز از طريق ناقل Glut2 وارد سلول ? مي شود که در سلول توسط آنزيم گلوکوکيناز به گلوکوز-6فسفات تبديل مي شود و در نهايت به شکل پيروات وارد ميتوکندري شده و ATP آزاد ميشود سپس کانال هاي پتاسيمي وابسته به ATP بسته ميشوند و با افزايش ميزان پتاسيم ، پتانسيل درون سلول بالا مي رود که سرانجام با بازشدن کانال هاي کلسيمي وابسته به ولتاژ و ورود کلسيم به درون سلول و با کمک cAMP گرانول هاي انسولين از طريق اگزوسيتوز آزاد مي شوند و انسولين و Cپپتيد به درون خون آزاد مي شوند. Cپپتيد بجز ارزش تشخيصي در بيماري ديابت ارزش ديگري ندارد.
خب همونطور که ديديد اين چرخه از آنزيم ها و فرايند هاي مختلفي تشکيل شده که اگر هرکدام از اين مراحل مختل شوند انسولين ترشح نميشود و بيماري ديابت بوجود مي آيد.
انسولين وقتي وارد خون شد از طريق وريد پورت به کبد ميرسد. %59 انسولين در کبد از بين مي رود و مابقي به گيرنده هاي خود )تيروزين کيناز( در بافت هاي مختلف متصل ميشوند. وقتي انسولين به گيرندهي خود متصل مي شود مهمترين کاري که انجام مي دهد کاهش قند خون است که اين کار را از طريق فسفوريلاسيون آنزيم هايي که باعث قرار گرفتن Glut4 برروي سلول مي شود که گلوکز را گرفته و وارد سلول ميکند انجام مي دهد اما انسولين يک هورمون آنابوليک نيز مي باشد و باعث ساخت پروتئين و گليکوژن و همچنين باعث ميتوژنز )تکثير سلولي( مي شود.
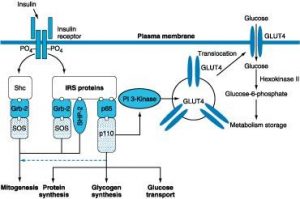
نکته: Glut2 در کبد باعث ترشح انسولين و Glut4 در سلول ها باعث کاهش قند خون مي شود.
گاهي ممکن است گلوکز وارد سلول ? نشود و Glut2 مشکل داشته باشد که انسولين ترشح نميشود)تيپ)1 گاهي نيز انسولين ترشح ميشود ولي به گيرندهي خود متصل نميشود)مرحله ي رسپتور( يا آنزيم هاي درون سلولي مختل ميشوند )مرحله ي پست رسپتور( )تيپ)2 که در هرکدام از اين مراحل اختلال رخ دهد فرد مبتلا به ديابت ميشود.
نکته: همه ي بافت هاي بدن براي مصرف گلوکز به انسولين نياز دارند بجز مغز.
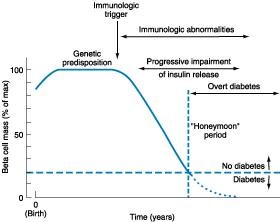
پاتوژنز ديابت تيپ:0 مهمترين عامل اين بيماري عوامل ايمونولوژيک مي باشند و سپس ژنتيک و عوامل محيطي. پاتوژنز اين بيماري دقيقا مشخص نيست اما به نظر ميرسد يک عامل ناشناخته مثل ويروس ، سم ، مواد شيميايي و يا موادي مثل پروتئين شير گاو )در دوارن نوزادي( وارد بدن شده و باعث بروز يک سري آنتي ژن هاي نهفته در بدن ميشوند. وقتي اين آنتي ژن ها بروز پيدا مي کنند آنتي بادي هايي عليه آنها توليد ميشود که به دليل شباهت اين آنتي ژنها به سلول هاي ? پانکراس سلول هاي ? نيز از بين مي روند. وقتي %09-89 سلول هاي ? از بين ميروند بيماري ديابت ايجاد مي شود.
ويژگي هاي ديابت تيپ%89 -1 :0 در سن نوجواني و قبل از 29 سال ايجاد مي شود اما ممکن است در هر سني رخ دهد -2کمبود انسولين -3 کتواسيدوز که وقتي انسولين نباشد گلوکز به سمت بتااکسيداسيون مي رود که با توليد کتون بادي PH به زير 7.3 ميرسد
:Honeymoon period فردي ممکن است به ديابت تيپ1 مبتلا شده باشد اما خودش متوجه نباشد و قند خونش بين 199 تا 129 باشد و نيز مقداري انسولين توليد ميکند که فقط نيازهاي متابوليک فرد را برطرف کند )در واقع مثلا حدود %69 سلول هاي? از بين رفته اند.( حالا اگر به فرد استرسي وارد شود مثل جراحي ، عفونت يا… هورمون هاي کورتيزول ، اپي نفرين ، گلوکاگون و… بالا ميروند و ميزان گلوکز افزايش يافته و به دليل کمبود هورمون انسولين فرد دچار علائم ديابت مثل کتواسيدوز ميشود که در اين زمان بايد به فرد انسولين تزريق کنيم تا کمبود انسولينش جبران شود اما وقتي استرس برطرف ميشود دوباره قندخون به حد نرمال خود ميرسد و ديگر نيازي به تزريق انسولين نيست. پس به دوراني که فرد با کمبود نسبي انسولين مواجه است و سلولهاي ? کامل از بين نرفته اند و اين ميزان از انسولين فقط نياز هاي متابوليک فرد را برطرف مي کند و در مواجهه با استرس نياز به انسولين پيدا مي کند Honeymoon period مي گويند که اين دوران ميتواند از 6-3 ماه يا حتي بيشتر طول بکشد.
همونطور که گفتيم علاوه بر عوامل ايمونولوژيک عوامل ژنتيکي نيز در ديابت تيپ1 تاثير گذارند. در واقع ديدند که در دوقلوها وقتي يک قل مبتلا به ديابت ميشود احتمال ابتلا در قل بعدي %79-39 است. فردي که ديابت تيپ1 دارد شانس اينکه فرزندانش مبتلا شوند %6 و شانس ابتلا خواهر و برادرش %5 مي باشد.
خب بعضي وقتا افتراق تيپ1 از 2 مشکل ميشود که در اين مواقع ميتوانيم از يک سري مارکرهاي ايمونولوژيک استفاده کنيم. اين کار از اين جهت اهميت دارد که نحوهي درمان اين دو بيماري با هم متفاوت مي باشند. در تيپ1 درمان انسولين است و در صورت عدم درمان يا دير شروع کردن درمان مشکلات زيادي براي فرد ايجاد مي شود که %39-19 احتمال مرگ دارد اما در تيپ2 که درمان قرص است اگر درمان هم دير شروع شود مشکل خاصي براي فرد ايجاد نمي شود.
مارکرهاي ايمونولوژيک: (GAD-1گلوتاميک اسيد دکربوکسيلاز( -2 آنتي بادي عليه انسولين ICA -3 آنتي بادي عليه سلول هاي جزاير لانگرهانس اين مارکرها بيشتر در تيپ1 ديده ميشوند اما ممکن است %5 در تيپ2 نيز وجود داشته باشند که اين افراد زودتر نياز به انسولين پيدا ميکنند. اين آنتي بادي به احتمال %5 در ديابت حاملگي نيز ديده ميشود همچنين در بستگان افراد ديابتي نيز ممکن است اين آنتي بادي مثبت باشد و اگر اين آنتي بادي در بدن فردي مثبت باشد شانس ابتلا به ديابت در فرد بالاتر است.
خب حالا بريم سراغ پاتوژنز ديابت تيپ:2 همونطور که گفته شد در ديابت تيپ1 کمبود انسولين وجود دارد ولي در تيپ2 ميزان انسولين حتي ممکن است طبيعي باشد ولي مقاومت به انسولين وجود دارد که اين مقاومت ممکن است در سطح رسپتور يا پست رسپتور باشد. اما پاتوژنز ديگر اين تيپ از بيماري اختلال ترشح انسولين و افزايش توليد گلوکز توسط کبد است. پس تيپ2 چند پاتوژنز دارد: -1مقاومت به انسولين -2اختلال در ترشح انسولين -3اختلال در عملکرد انسولين -4افزايش توليد گلوکز توسط کبد
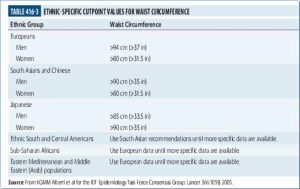
مهمترين پاتوژنز بيماري مقاومت به انسولين است که مهمترين عامل مقاومت به انسولين چاقي مي باشد. حدود %09 بيماران ديابتي تيپ2 چاق هستند. ميزان استاندارد دور شکم در جوامع مختلف متفاوت است مثلا در کشور ما اين ميزان در خانم و آقا يکسان است و بايد زير 02سانتي متر باشد. افرادي که تازه به بيماري تيپ2 مبتلا شده اند اگر وزن خود را کم کنند ممکن است بيماري بهبود يابد.
در کنار عواملي که گفته شد ژنتيک در ديابت تيپ2 خيلي موثر است و بيشتر از تيپ1 تاثيرگذار مي باشد. مثلا در دوقلوها اگر يک قل ديابت تيپ2 داشته باشد شانس ابتلا در قل ديگر %09-79 مي باشد که اين ميزان در تيپ1 حدود %59 بود. شانس ابتلا در افرادي که هم پدر و هم مادرشان مبتلا به ديابت مي باشند %49 است.
نقش ژنتيک در ديابت تيپ2 پلي ژنيک است يعني ژن هاي متعددي تاثير گذار هستند و تنها يک نوع از ديابت مونوژنيک مي باشد که MODY نام دارد. اين تيپ از ديابت بيشتر در نوجوانان رخ مي دهد و اتوزوم غالب است. علت اين بيماري جهش در ژن آنزيم گلوکوکيناز مي باشد. همونطور که قبلا هم گفته شد نقش اين آنزيم تبديل گلوکز به گلوکز-6فسفات مي باشد. اين بيماري انواع مختلفي دارد که شامل MODY1 ، MODY3 ، MODY5 و… مي باشد.
دیدگاهها